Нейрогенный мочевой пузырь. Лечение в Омске.
Нейрогенный мочевой пузырь у больных неврологическими заболеваниями. Лечение в центре патологии мочеиспускания в Омске на Березовой. «Гиперактивный мочевой пузырь» (overactive bladder, англ.) — термин, принятый Международным обществом по удержанию мочи (International Continence Society, или ICS) [Abrams P. и соавт, 1988, 1990, 2002]. Он пришел на смену термину «незаторможенный» (inihibited, англ.) пузырь, который длительное время использовался и в русскоязычной, и в англоязычной литературе для обозначения тех форм дисфункции детрузора, которые проявляются непроизвольными (незаторможенными, не поддающимися волевому контролю) сокращениями в фазу накопления.
Гиперактивный пузырь может иметь как нейрогенную природу (т.е. являться следствием патологии нервной системы), так и быть обусловленным ненейрогенными факторами: воспалением или механическим раздражением пузырной стенки, обструкцией путей оттока мочи, инволютивными процессами, старением. В соответствии с последними рекомендациями ISC необходимо применять термин «гиперактивный пузырь» с расшифровкой природы этой гиперактивности [Abrams Р. и соавт., 2002].
Более 20 лет наша клиника занимается лечением этой патологии в Омске у пациентов от 18 лет. Возможно бесплатное лечение (по ОМС).

Получите подробное расписание уролога с 23-летним опытом в виде sms-сообщения и запишитесь на прием в удобное для Вас время по тел.+79095377482; или напишите WhatsApp;. Задержка с ответом возможна, если доктор занят на операции. Нейроурология в Омске на Березовой.
Пять причин выбрать нашу клинику:
- помощь без очередей и ожидания;
- 23 года в практической оперативной и консервативной урологии и андрологии;
- обследование у нас в день операции или оформления на дневной стационар;
- личный контакт с урологом на период лечения и в последующем;
- работаем с полисами ОМС, оказывая бесплатную помощь;
Мы находимся в нескольких метрах от остановки транспорта «Санаторий Омский», здесь же Вы можете оставить свой автомобиль на одной из двух парковок. Лестница оборудована удобным пандусом для людей с ограниченными возможностями. Великолепная диагностическая аппаратура экспертного уровня сочетается с уютным интерьером. Мы можем предложить для гостей и посетителей нашего центра замечательное кафе.
В неврологии термин «гиперактивный мочевой пузырь» не принят. В то же время существует множество классификаций, которые создают терминологическую путаницу и нередко затрудняют ориентацию в рассматриваемой проблеме. Как чрезмерное упрощение классификаций, так и излишнее усложнение делают их зачастую малопригодными для врачей-практиков. Большинство классификаций НМП в неврологии построено или на анатомическом, или на функциональном принципе, либо совмещает два этих подхода.
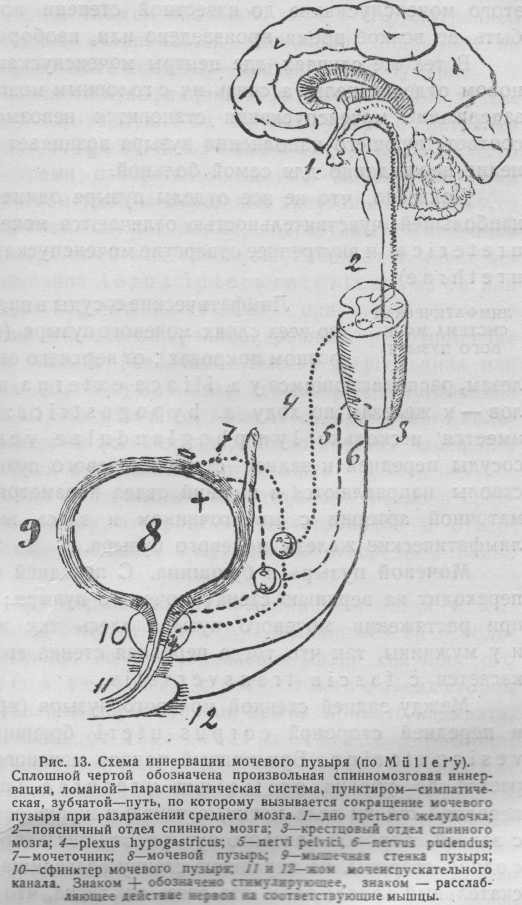
Анатомический принцип классификации учитывает локализацию поражения по отношению к структурам, участвующим в регуляции акта мочеиспускания — корковые и понтинный центры, симпатический грудопоясничный центр (Thl2-L2), сакральный парасим-патический центр (S2-S4), периферические нервы и сплетения, интрамуральные ганглии пузыря. Соответственно анатомической классификации, выделяют супраспинальный, супрасакральный спинальный, инфрасакралъный, периферический мочевой пузырь и, наконец, поражение мышц мочевого пузыря [Hald Т., Bradley W. Е., 1982]. В упрощенном варианте все поражения нервной системы, приводящие к нарушению функции нижних мочевых путей, делят на надсегментарные и обусловленные поражением в пределах периферического аппарата регуляции мочеиспускания [БогдановЭ. И., 1995]. Согласно анатомической классификации, гиперактивный МП — это надсегментарный (супраспинальный и супрасакральный спинальный) МП, т.е. пузырь, лишенный супрасакральных тормозных влияний вследствие поражения путей, идущих к сакральному центру микции.
Функциональный принцип классификации основан на характеристике нарушений эвакуаторной и резервуарной функций мочевого пузыря, состоянием которых оценивается с использованием инструментальных методов обследования. Учитываются степень нарушения тормозных супраспинальных влияний, сохранность рефлекторной спинальной активности и афферентной/эфферентной импульсации.
Согласно функциональной классификации, гиперактивный МП — это незаторможенный, рефлекторный, т. е функционирующий в отсутствие супрасакрального контроля, рефлекторно.
Нейрогенная форма гиперактивного пузыря (гиперрефлекторный пузырь) развивается при нарушении тормозных нисходящих влияний на сакральный центр микции, что топографически соответствует супрасакральным поражениям нервной системы (поражениям, локализующимся выше сегментов S2 - S4 спинного мозга). Напомним, что в норме наполнение пузыря обеспечивается (1) спинальными рефлекторными механизмами, которые активируют симпатическую (через любальный отдел спинного мозга) и соматическую (через срамной нерв) иннервацию запирательного аппарата пузыря, и (2) тоническими тормозными системами головного мозга, которые подавляют парасимпатические сакральные центры микции, ответственные за сокращение детрузора и опорожнение пузыря. Опорожнение пузыря, наоборот, происходит на фоне торможения симпатической и соматической иннервации и активизации парасимпатического спинального центра. «Переключение» рефлекторных механизмов, обеспечивающих наполнение пузыря и его опорожнение, происходит на уровне варолиевого моста (понтинный, или мостовой, центр микции), который, в свою очередь, находится под влиянием вышележащих мозговых структур (гипоталамус, префронтальная кора, поясная извилина).
Поражения, локализующиеся выше моста, нарушают в первую очередь произвольный контроль за мочеиспусканием. Степень утраты произвольного контроля может быть различной — одни больные вообще не осознают позывов и мочатся непроизвольно, другие чувствуют внезапное сокращение детрузора и могут произвольно сократить сфинктер еще до начала мочеиспускания, т. е. способны удержать мочу, третьи могут произвольно напрячь поперечно-полосатый сфинктер при возникновении ургентного позыва, но не способны, тем не менее, прервать поток мочи.
Рефлекторная активность пузыря (координированное сокращение детрузора при расслаблении сфинктера, и наоборот) при поражениях головного мозга выше варолиева моста сохранена, причем в некоторый случаях наблюдается ее повышение (так называемый «корковый незаторможенный пузырь»).
Прерывание путей, соединяющих мост и сакральный центр микции в спинном мозге, обычно приводит и к повышению рефлекторной активности сакрального пузыря (гиперрефлексия детрузора), и к нарушению согласованной работы детрузора и сфинктера, т.е. к явлению, которое называется детрузор-сфинктерная диссинергия. Детрузор-сфинктерная диссинергия наблюдается исключительно у пациентов с локализацией очага поражения между понтинным и сакральным центрами микции [Blaivas J.G. и соавт., 1998], она про-является непроизвольными сокращениями поперечно-полосатого сфинктера уретры, которые возникают при непроизвольном сокра-щении детрузора.
Поражение сакрального центра микции сопровождается арефлексией пузыря и не может быть поэтому причиной его гиперактивности.
Конкретные причины нейрогенной гиперактивности пузыря могут быть совершенно различными (таблица), наиболее частые из них — рассеянный склероз, позвоночно-спинномозговая травма, опухоли, сосудистая патология.
Супраспинальный гиперактивный мочевой пузырь означает по-ражение коркового анализатора мочевого пузыря и его связей с мостовым центром регуляции мочеиспускания. Этиологическим фактором может служить опухоль головного мозга (чаще всего — парасагиттальная менингиома), аневризма передней соединительной артерии, нормотензивная гидроцефалия, мульти инфарктное состояние, деменции, болезнь Паркинсона и пр. Церебральные центры мочеиспускания оказывают нисходящее тормозящее действие на спинальные структуры, регулирующие микцию, поэтому при супраспинальном поражении следует ожидать растормаживания активности спинальных центров. Однако следует учитывать широкое представительство коркового анализатора мочевого пузыря в головном мозге, устанавливающегося по механизму условных рефлексов. Корковые центры мочеиспускания — это понятие функционально-динамическое, имеющее помимо постоянного анатомического представительства многочисленные условно-рефлекторные связи [Савченко Н., Мохорт В., 1970].
Поэтому даже при значительном поражении коры головного мозга или подкорковых структур позыв на мочеиспускание, хотя и резко ослабленный, все же сохраняется, а нарушения мочеиспускания не столь грубы, как при поражении спинного мозга. Функциональным эквивалентом супраспинальному НМП служит церебральный незаторможенный мочевой пузырь, который клинически проявляется учащенным мочеиспусканием, повелительными (вплоть до неудержания) позывами на мочеиспускание, неконтролируемыми стремительными выделениями больших количеств мочи, нередко — в самой неподходящей обстановке. Все механизмы спинальной иннервации пузыря (соматическая, симпатическая, парасимпатическая сегментарная иннервация) при этой форме патологии сохранены (т. е. сохранена, хотя и расторможена, спинально-рефлекторная деятельность пузыря), возможно даже частичное участие церебральных центров. Принципиальным моментом является сохранность функции мостового центра микции (возможно, правильнее было бы использовать термин «супрапонтинный» пузырь), в связи с этим нарушения синергизма в работе детрузора и сфинктеров не возникает. Поэтому остаточной мочи обычно нет, сфинктеры пузыря не поражаются, со стороны верхних мочевых путей изменений обычно также нет. Чувствительность пузыря обычно сохранена. В редких случаях, однако, при супраспинальных поражениях нервной системы возможны арефлексия детрузора и нарушение чувствительности, природа этих явлений до сих пор не вполне понятна [Wein А., 1998].
При проведении ретроградной цистометрии наполнения в типичных случаях регистрируюся кратковременные сокращения и расслабления детрузора в течение всей фазы наполнения, обнаруживается гипертонус детрузора, интермиттирующая мочепузырная гипертензия.
Супрасакралъный спинальный гиперактивный мочевой пузырь возникает при поражении, локализованном между понтинным и сак-ральным центрами микции (обычно — это поражение спинного мозга выше сегментов S2 - S4). Причинами могут служить травма спинного мозга, нарушение спинального кровообращения (спинальный инсульт), сдавление спинного мозга или питающих его сосудов грыжей диска, воспалительные и иммунные заболевания (миелит, рассеянный склероз), опухоли спинного мозга и его оболочек, опухоли позвоночника. Корковые и подкорковые центры выполняют по отношению к спинальным центрам функцию торможения. Поэтому при разобщении церебральных и спинальных центров мочеиспускания ликвидируется или значительно ослабевает нисходящее тормозное влияние на сегментарный аппарат и снижается порог рефлекторной возбудимости пузыря. Кроме того, часто нарушается согласованная работа детрузора и сфинктеров. Формируется рефлекторный (синонимы — гипереф- лекторный, автоматический) мочевой пузырь, который работает по принципу спинального автоматизма (наполнение и опорожнение пузыря происходят по механизму безусловного рефлекса). Степень деингибирования сегементарных центров при поражении спинного мозга, в котором все проводящие пути проходят очень компактно, значительно превышает степень растормаживания сакральных центров при церебральных поражениях. Поэтому рефлекторный мочевой пузырь отличается от церебрального незаторможенного выражен-ностью гиперрефлексии. Кроме того, нарушается чувствительность пузыря, поскольку поперечное поражение спинного мозга приводит к прерыванию не только двигательных, но и чувствительных путей, связывающих сакральный центр микции со стволом мозга. Позывы на мочеиспускание отсутствуют либо снижены.
Следует учитывать существование в спинном мозге не только сакрального парасимпатического микционного центра, но и пояснич-ного симпатического. Поскольку эфферентные парасимпатические и симпатические влияния носят антагонистический характер, при различных по локализации поражениях спинного мозга возможны различные клинические варианты рефлекторного мочевого пузыря, которые складываются в зависимости от соотношения степени повышения тонуса детрузора и сфинктеров, от степени согласованности их работы, а также от степени пареза мышц брюшной стенки и тазового дна.
Поражение спинного мозга выше его конуса приводит в первую очередь к автоматической работе и к гиперактивности парасим-патического сакрального центра, который играет основную роль в обеспечении и резервуарной, и эвакуационной функций пузыря, регулируя сокращение детрузора. Усиление парасимпатической им- пульсации к детрузору приводит к его гипертонии и гиперактивности. Это проявляется значительным повышением внутрипузырного давления при заполнении пузыря небольшим количеством мочи и, если препятствий к оттоку мочи нет, — императивными позывами, учащенным мочеиспусканием, императивным недержанием мочи. В положении лежа или сидя больной может удерживать — несколько большее количество мочи, чем при движениях, поскольку при движениях внутрипузурное давление дополнительно возрастает за счет сокращения мышц брюшной стенки и тазового дна.
Однако очень часто при надсакральном поражении спинного мозга возникают препятствия к оттоку мочи, обусловленные нарушением согласованной работы детрузора и сфинктеров пузыря в фазу его опорожнения. Этот феномен называется детрузор-сфинктерной диссинергией (ДСД) Наличие детрузор-сфинктерной диссинергии приводит к повышению коэффициента сопротивления мочеиспус-канию, к затруднениям при опорожнении пузыря (необходимость натуживания для изгнания мочи), к увеличению объема остаточной мочи в пузыре, иногда — к полной задержке мочи.
Детрузор-сфинктерная диссинергия может быть обусловлена преимущественным повышением тонуса поперечно-полосатого наружного сфинктера уретры — внешняя детрузор-сфинктерная диссинергия, либо повышением тонуса гладкомышечного внутреннего сфинктера мочевого пузыря — внутренняя детрузор-сфинктерная диссинергия. При нейрогенной патологии значительно чаще развивается внешняя ДСД [WeinA.J„ 1998].
Внешняя ДСД заключается в сокращении наружного сфинктера в момент сокращения детрузора и обычно развивается на фоне общей спастичности мышцтазовогодна, что типично для полного попереч-ного поражения спинного мозга и сочетается с нижней спастической параплегией. Методом объективизации служит электромиография мышц промежности и анального сфинктера, регистрируемая одновременно с ретроградной цистометрией наполнения. Внутренняя ДСД характеризуется повышением тонуса и несвоевременным сокращением гладкомышечного сфинктера, что происходит в результате расторможенности тораколюмбального симпатического спинального центра (симпатическая импульсация не столько расслабляет детрузор, сколько повышает тонус внутреннего сфинктера). Повышение активности сегментарного симпатического аппарата вследствие ликвидации супраспинального контроль наблюдается обычно при поражении спинного мозга выше уровня Thl2-L2 сегментов. Если же изолированно поражаются сегменты Thl2-L2, то внутренняя ДСД не развивается; напротив, разрушение сегментарного симпатического центра сопровождается нарушением растяжимости детрузора и атонией гладкомышечного сфинктера, что клинически характеризуется недержанием мочи. Сохранность парасимпатического центра микции лишь усугубляет это состояние, поскольку замыкание рефлекторной дуги в крестцовом отделе и сокращения детрузора сохранены.
При рефлекторном мочевом пузыре по причине гиперактивности детрузора и учащенного мочеиспускания больпюе количество оста-точной мочи обычно нехарактерно, поэтому мочеточники и лоханки длительное время не вовлекаются в патологический процесс, пиелонефрит, если и возникает, то спустя продолжительное время.
Таким образом, рефлекторный мочевой пузырь характеризуется повышением тонуса детрузора и высокой вероятностью наличия детрузор-сфинктерной диссинергии. Наиболее яркие клинические проявления рефлекторного мочевого пузыря включают [Богданов Э.И., 1995]. (1) Императивные позывы и императивное недержание мочи (спонтанное непроизвольное опорожнение пузыря при объемах мочи менее 250 мл). (2) Затруднение произвольного начала мочеиспускания или неспособность к нему. (3) Отсутствие или значительное снижение ощущения наполнения пузыря. Эквивалентом позыва могут быть вегетативные признаки наполнения пузыря — подъем артериального давления, потливость, нарастание спастики в нижних конечностях. Этот феномен наблюдается преимущественно у больных с уровнем поражения спинного мозга выше Th6 (т. е. выше отхождения ветвей поясничной части симпатического ствола). Его объясняют тем, что проприоцептивная импульсация, обусловленная растяжением мочевого пузыря и в норме следующая к коре головного мозга по задним столбам спинного мозга, при перерыве этих путей циркулирует на спинальном уровне, вызывая возбуждение симпатических нейронов и «взрыв» симпатической активности; при этом нисходящие супраспинальные ингибирующие сигналы, в норме модулирующие вегетативную реакцию, в силу повреждения спинного мозга не оказывают должного тормозного воздействия [Erickson R., 1980]). (4) Возможность провоцирования мочеиспускания поколачиванием в надлобковой области или штриховым раздражением и пощипыванием бедра либо другими приемами (широкая диссоциация спинального рефлекса, который вызывается не только адекватными, но и неадекватными раздражителями). (5) Количество остаточной мочи чаще невелико, поэтому риск поражения верхних мочевых путей не столь значителен.
Таким образом, особенности нейрогенного гиперактивного мочевого пузыря в зависимости от локализации поражения нервной системы можно представить следующим образом [WeinAJ., 1998].
• Поражения головного мозга выше уровня ствола, нарушающие мочеиспускание, проявляются непроизвольными сокращениями детрузора; детрузор-сфинктерная диссинергия нехарактерна.
• Полное поперечное поражение спинного мозга выше уровня S2 по окончании периода спинального шока проявляется непроизволь-ными сокращениями детрузора, нарушением чувствительности пузыря, диссинергией поперечно-полосатого сфинктера (гладко-мышечный сфинктер чаще синергичен).
Особенности лечения нейрогенного гиперактивного мочевого пузыря
Гиперактивный мочевой пузырь является весьма частым явлением при самых различных заболеваниях нервной системы, наиболее значимыми из которых являются рассеянный склероз, деменции, болезнь Паркинсона, позвоночно-спинномозговая травма, энурез. Лечение нейрогенного мочевого пузыря, во-первых, неразрывно связано с лечением основного заболевания, осложнением которого является дисфункция мочевых путей. Вторым принципиальным моментом при выборе терапии является характер нарушения функции пузыря. Особенности лечения зависят от конкретного неврологического заболевания.