ИЗМЕНЕНИЯ ПОЧЕК И ВЕРХНИХ МОЧЕВЫХ ПУТЕЙ ПРИ ГИНЕКОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЯХ
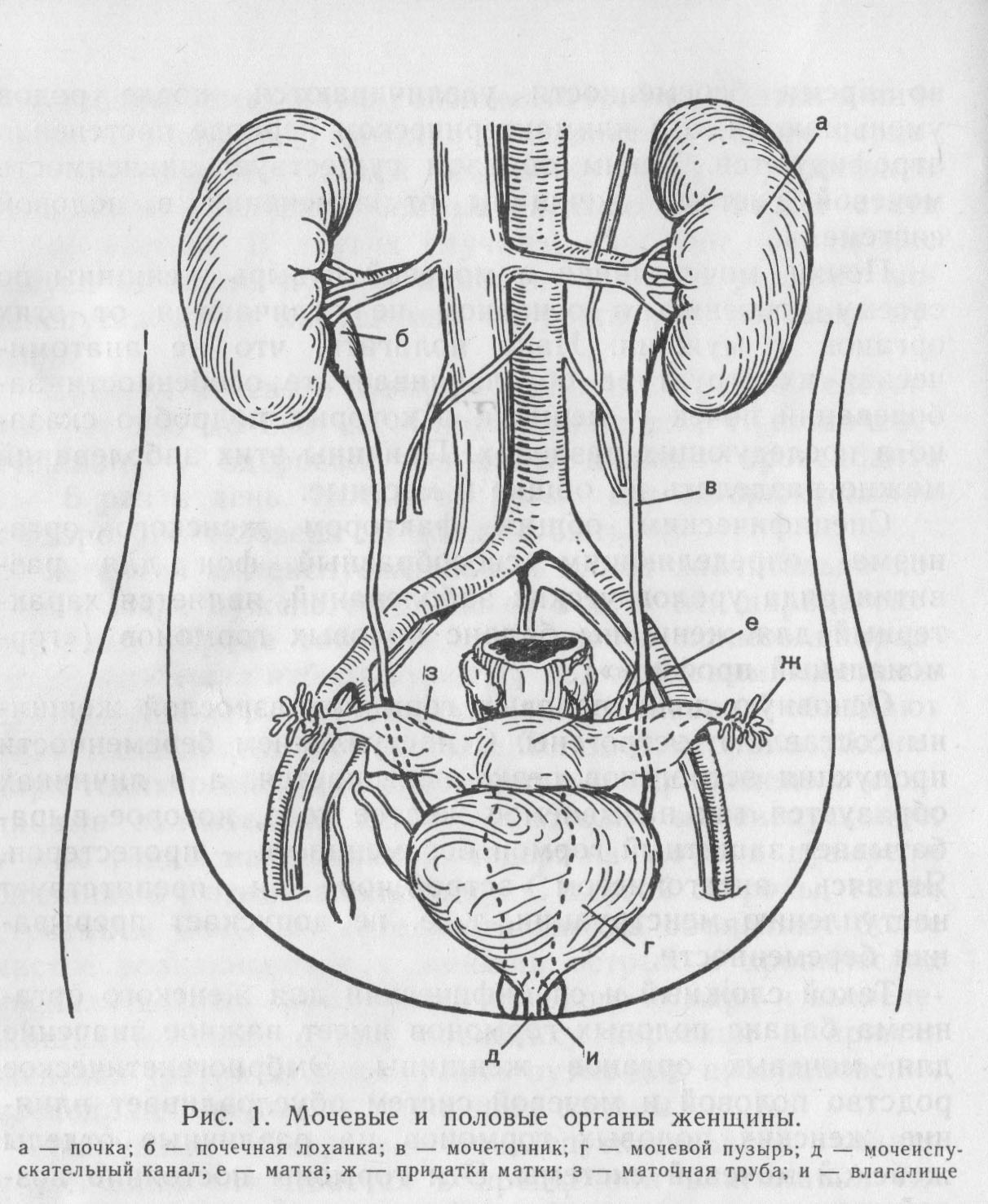
Анатомо-функциональные изменения почек и верхних мочевых путей могут быть обусловлены различными заболеваниями женских половых органов.
Мы подробно не касаемся изменений в мочевой системе при злокачественных новообразованиях женских половых органов, так как, во-первых, они изучены и описаны наиболее полно [Кан Д. В., 1975, и др.], хорошо известны практическим врачам, а, во-вторых, в силу неблагоприятного прогноза у многих больных не носят длительного характера и при них не развиваются заболевания почек, которым посвящена эта книга.
Анатомо-функциональные изменения при воспалительных заболеваниях, доброкачественных опухолях женских половых органов и некоторых других процессах протекают более длительно и могут служить почвой для наиболее частых урологических заболеваний почек.
Особенно давно известны случаи гидроуретеронефроза на почве доброкачественных опухолей матки. Случаи смерти таких больных от уремии описаны еще в прошлом веке [Славинский К. Ф., 1888; Снегирев В. Ф., 1889; Salin, Walis, 1887; Pozzi, 1897]. В дальнейшем о развитии гидроуретеронефроза на почве миом матки сообщали С. П. Федоров (1923), Б. Н. Хольцов (1927). Это урологическое заболевание отмечалось чаще всего при миомах матки больших размеров или атипично расположенных (исходящих из шейки матки или межсвязочных) [Sarwey, 1906; Keller, 1921; Kronig, 1924; Amman, 1924].
По данным Schroder (1930), при интралигаментарно развившихся яичниковых опухолях, миомах матки или опухолях тазовой клетчатки отмечаются сдавлений моче-точников, смещения и перегибы их. Franck и Catask (1934), Baker и Lewis (1935), Hundley и соавт. (1935) при экскреторной урографии у всех больных с большими миомами матки констатировали пиелоуретерэктазии с отклонением, смещением и петлеобразными изгибами мочеточников, сходными с таковыми при беременности.
Подобных работ в литературе имеется много. Результаты, полученные их авторами, суммированы нами в обзорной статье [Шабад А. Л., Геворков В. А., 1980].
В последние годы появились данные о частоте развития ретенционных изменений верхних мочевых путей при миомах матки. По И. А. Вайнбергу (1969), они установлены у 21 из 60 больных миомами матки. По данным М. В. Радовицкого (1962), рентгенологическое исследование верхних мочевых путей выявило ретенционные изменения в них у 25 из 72 больных миомами, фибромами, фибромиомами матки. При этом отмечено резкое уменьшение просвета тазового отдела мочеточника вследcтвие его сдавления опухолью. По мнению обоих авторов, изменения верхних мочевых путей зависят от величины и расположения опухоли: они начинают появляться при величине матки, соответствующей 12-недельной беременности, и наиболее выражены при межсвязочной, антецервикальной и ретроцервикальной локализации фибромиомы.
М. В. Радовицкий (1962) показал роль кист (кистом) яичника в развитии расширения мочеточников: оно обнаружено в 5 из 30 случаев этого гинекологического забо-левания. По Everett (1941), такие больные составляют 40%, а по Kretschmer и Kanter (1937) — даже 81,9% О. В. Проскура (1961) из 110 женщин с миомами матки, подвергнутых урологическому обследованию, у 48 (44%) обнаружила пиелоуретерэктазию и гидроуретеронефроз.
А. Т. Мартиросян (1974) у 89 из 125 больных миомами матки (71%) наблюдал гидронефротическую трансформацию I — III стадии. Е. Д. Ракчеева (1977) выявила пиелоэктазию и гидронефроз у 28,5% больных с фибромиомами матки и у 16,9% — с кистой яичника.
С. Н. Костенко (1977) сообщает о 2 наблюдениях гидроуретеронефроза на почве фибромиом матки, спаянных с париетальной брюшиной и стенкой таза, сопро-вождавшихся хроническим аднекситом и плотным рубцовым процессом в тазовой клетчатке. Уретеролиз оказался возможным только после надвлагалищной ампутации матки у одной больной и удаления придатков у другой.
Long и Montgomery (1950) с помощью экскреторной урографии выявили уретеропиелоэктазию у 57,8% больных с доброкачественными опухолями яичника и у 47,5% больных с фибромиомами матки (в общей сложности у 49,4% больных), причем далеко зашедший гидронефроз клинически не проявлялся.
Klempner (1952) выявил расширение мочеточника и лоханки у 45% больных с фибромиомами матки, причем чаще всего при больших опухолях, шеечном их расположении и сочетании с аднекситами, а при доброкачественных опухолях яичника — у 32% больных. Unnerus и Wildholm (1963) при экскреторной урографии из 62 больных с доброкачественными новообразованиями матки и яичников у 63% выявили сдавление мочеточников, у 35% — гидронефроз, у 74% — деформацию мочевого пузыря.
Wildholm и соавт. (1968) сообщают, что в результате сдавления мочеточника ретенционные изменения верхних мочейых путей возникают у 41,9% больных с миомой матки и у 23,3% — с доброкачественными опухолями яичцика.
По мнению И. М. Киселевой и соавт. (1977), в происхождении изменений верхних мочевых путей при миомах матки основное значение имеет механический фактор, но определенную роль играет, вероятно, и гормональный фон. О том, что большее значение имеет механический фактор (сдавление тазовых отделов мочеточников), свидетельствуют исследования И. А. Вайнберга (1969), выявившего, что изменения верхних мочевых путей при неподвижных кистомах яичнцков происходят чаще, чем при Подвижных. О роли механического фактора говорит также зависимость изменений верхних мочевых путей от размеров и локализации миом матки и кист яичника.
Вury и соавт. (1966) наблюдали эти изменения при опухолях, не выходящих за пределы малого таза, только в 13%, при больших опухолях — в 34%, а при опухолях, занимающих весь живот, — в 88% случаев. Wildholm и, соавт. (1968), Kucera и соавт. (1974) при радиоизотопной)’ренографии, a Brakemann (1981) при экскреторной урографии также установили зависимость нарушений уродинамики от величины и локализации опухоли. По-Данным Kremling и Goecke (1966), нарушения уродинаддики мочеточника наиболее выражены при интралигаментарных миоматозных узлах. Кроме того, о преимущественном значении механических, а не гормональных фдктофов говорит развитие односторонних изменений верхних мочевых путей на стороне гинекологического заболевания, а двусторонних — при двустороннем поражении гениталий [Чистова Л. Ки др., 1974; Демидкин Н. Н. и др., 1975].
М. В. Радовицкий (1963) считает первопричиной гидроуретеронефроза при фибромах матки и кистомах яичников их механическое воздействие на мочеточники, вызы-вающие в свою очередь нарушение их иннервации, тонуса, а затем и морфологические изменения в их -стенке. Несомненную роль играют гемодинамические сдйиги в органах и клетчатке малого таза. Л. Н. Богинская (1972)' с помощью ренографии установила, что при миомах матки в органах малого таза с обеих сторон увеличивается интенсивность кровенаполнения, снижается сосудистый тонус, замедляется кровоток, а при кистах и кистомах яичников те же изменения выявляются только на стороне заболевания. Несомненно, что эти изменения гемодинамики затрагивают и тазовые отделы мочеточников. По данным Shishito и соавт. (1972), полученными при электроуретерографии, недостаточное кровообращение мочеточников является причиной нарушения их функции (дискинезия, рефлюкс мочи, пиелоуретерэктазия).
Весьма важен факт обратимости ретенционных изменений верхних мочевых путей при миомах матки и,Кастах яичника, отмеченный рядом авторов. В наблюдениях М. В. Радовицкого (1963) оперативное удаления фибромиом матки и кистом яичников приводило к нормализации состояния верхних мочевых путей уже через11—-12 дней. По данным Ф. И. Салманова и Ф. Г. Гусейнова (1974), эктазия почечных лоханок и мочеточников: исчезает через 2—3 нед после удаления опухолей женских половых органов. И. М. Киселева и соавт. 1*1977), выявив изменения верхних мочевых путей у 117 из 155 (75,4%) больных с миомами матки, а среди больных с кистами яичника — у 10 (50%), в том числе у 24 больных гидроуретеронефроз, установили, что у 49 из 60 оперированных указанные изменения исчезли. В наблюдениях Kretschmer и Kanter (1937) у 72,5% больных, оперированных по поводу фибром матки и кист яичников, произошло восстановление верхних мочевых путей до нормы. Даже после удаления большой фибромы матки, существовавшей в течение многих лет, наблюдалось быстрое (в течение 1 мес) восстановление мочевого тракта.
Ретенционные изменения верхних мочевых путей развиваются и при неопухолевых заболеваниях женских половых органов: острых и хронических воспалительных процессах, пролапсе гениталий, варикозе вен яичника.
К. В. Караффа-Корбут (1908), Д. А. Введенский (1926), Б. Т. Фуке (1929) показали, что воспаление в женских половых органах и в клетчатке малого таза нарушает сократительную деятельность мочеточника. Я. В. Гудынский (1948) указывает, что еще в 1923 г. Blane отмечал возможное сдавление мочеточника воспаленной окружающей тканью. Но и при отсутствии механического сдавления мочеточника воспаление придатков и брюшины малого таза с большими сращениями может привести к функциональному поражению мочеточника, а при переходе воспаления на мочеточник — к его склерозу и стриктуре. Поскольку стриктуры тазового отдела мочеточника у женщин встречаются чаще, чем у мужчин, наиболее вероятной причиной их развития можно считать воспалительные процессы или очаги инфекции в женских половых органах. Тесная общность иннервации мочеточника и половых органов женщины также может играть роль в нарушениях функции мочеточника.
Как отмечает Schroder (1930), у женщин при частых воспалительных и других процессах в области половых органов и окружающей их клетчатки вполне возможно вовлечение в процесс мочевых путей, что может быть этиологическим фактором в развитии урологического заболевания.
В прежние годы описывались лишь единичные случаи развития пиелоуретерэктазии при воспалительных гинекологических заболеваниях. Позднее о них стали сообщать чаще. Так, Klempner в 1937 г. описал одно такое наблюдение, а в 1952 г. — уже 6 случаев ретенционных изменений верхних мочевых путей среди 15 обследованных больных с воспалительными процессами в половых органах.
По данным Е. А. Остропольской (1951), при остро возникающих воспалительных процессах в придатках матки и тазовой клетчатке уже через 1—2 нед могут возникнуть ретенционные изменения мочеточников и почечных лоханок. Е. С. Туманова (1959) у 66 из 104 (63%) женщин с острыми и хроническими воспалитель-ными заболеваниями половых органов с помощью экскреторной урографии выявила расширение верхних мочевых путей (преимущественно на стороне заболевания). По ее мнению, эти изменения могут быть обусловлены причинами механического и нервно-рефлекторного характера.
Herman и соавт. (1937) при обследовании 100 женщин обнаружили ретенционные изменения верхних мочевых путей у 44,4% больных хроническим сальпингитом, у 58,3% больных подострым сальпингитом со спаечным процессом в малом тазе и у 57,2% больных с тазовым абсцессом. По их мнению, хирургическое вмешательство при гнойно-воспалительных поражениях женских гениталий позволяет добиться восстановления нормального состояния мочеточников. Однако Hundley и соавт. (1945), Klempner (1952) подчеркивают, что в то время как после удаления доброкачественной опухоли матки и кист яичников гидроуретеронефротические изменения в 75% случаев быстро и полностью исчезают, при лечении воспалительных заболеваний женских половых органов состояние верхних мочевых путей нормализуется лишь у 40% больных в течение нескольких месяцев. Everett и Scott (1941) также указывают, что при воспалительных гинекологических заболеваниях регрессия ретенционных изменений верхних мочевых путей наступает медленно, если вообще происходит.
Они считают, что ни оперативное, ни консервативное лечение больных этой группы не ликвидирует рубцов и сращений вокруг тазовых отделов мочеточников, в связи с чем их расширение остается на длительное время или даже навсегда. Об этом же говорят данные Л. Ф. Шинкаревой и соавт. (1978): из 79 больных воспалительными заболеваниями половых органов с изменениями на радиоизотопных ренограммах у 32 (т. е. почти у половины) больных эти изменения после лечения оставались стабильными.
Т. Бургеле и соавт. (1959) считают, что воспалительные процессы в придатках матки и в параметрии потому вызывают более частые, выраженные и стойкие ретенционные изменения в мочеточниках и почках, что в этих случаях к механическому давлению присоединяется влияние микробных токсинов. При длительном воспалительном процессе в параметрии развиваются необратимые склеротические изменения мочеточника и как следствие их гидронефроз.
По данным В. Н. Радутного (1975), степень ретенционных изменений верхних мочевых путей, выявленных при хроническом андексите с помощью экскреторной урографии, радиоизотопной ренографии и хромоцистоскопии, зависит от длительности заболевания. Автор рекомендует шире применять эти методы исследования у женщин с хроническим аднекситом.
Обструкция мочеточников с развитием гидроуретеронефроза может возникать и при выпадении матк и. Еще в 1824 г. Frorier заметил поражение мочевого тракта, вызванное пролапсом матки, а в 1846 г. Virchov обнаружил гидроуретеронефроз, обусловленный пролапсом матки, при аутопсии. Сведения о частоте изменений верхних мочевых путей при пролапсе матки разноречивы. В случае своевременной ликвидации пролапса половых органов вызванные им изменения верхних мочевых путей обратимы. По данным Andriani и Castagnetti (1972), эти изменения исчезают после оперативного лечения у большинства больных и даже введение пессария значительно улучшало состояние верхних мочевых путей У 2/3 больных. Jeukenne (1970) у больной с выпадением матки наблюдал двусторонний гидроуретеронефроз, который подвергся значительной регрессии после надвлагалищной ампутации матки с фиксацией ее шейки.
Следует отметить, что опущение стенок влагалища в отличие от выпадения матки не приводит к ретенционным изменениям в верхних мочевых путях.
На развитие ретенционных изменений верхних мочевых путей при варикозном расширении вен яичника указывают Bucker и Sildiroglu (1972). Clark (1964) сообщил о 130 случаях правостороннего венозного синдрома, при котором имелась обструкция правого мочеточника в месте его пересечения с расширенным мочеточниковым сплетением (обычно на уровне S,). При этом синдроме развивается периуретеральный фиброз.
Ряд авторов [Otnes, 1972; Druden et а 1., 1975; Kremling et al., 1982, и др.] в последние годы также подчеркивают, что синдром яичниковой вены вызывает обструкцию мочеточника и может потребовать оперативного вмешательства — резекции вен и уретеролиза. Berlin (1974) сообщил об обструкции мочеточника на почве тромбоза вен яичника.
Имеются отдельные сообщения о ретенционных изменениях верхних мочевых путей при более редких гинекологических заболеваниях и аномалиях женских половых органов. М. В. Радовицкий (1963) описал случай двусторонней значительной пиелоуретерэктазии при эндометриозе обоих яичников с обширным спаечным про-цессом в малом тазе.
В зарубежной литературе аналогичные наблюдения описали Levental и Solomon (1946), Dick и соавт. (1973). Еще одной крайне редкой причиной развития гидроуретеронефроза у гинекологических больных может быть эндометриоз мочеточника [Masson et al., 1974]. При этом заболевании часто находят и очаги эндометриоза в половых органах [Stanley et al., 1965, и др.]. Возможен также эндометриоз параметрия с изменением мочеточника [Kremling, 1978]. Для эндометриоза мочеточника характерны циклическая гематурия и сужение тазового отдела на урограммах. Возраст больных от 35 до 45 лет.
Таким образом, изменения верхних мочевых путей и почек у женщин часто обусловлены различными гинекологическими заболеваниями вследствие эмбриогенетической и анатомо-функциональной общности обеих систем.
Основными причинами ретенционных изменений верхних мочевых путей являются воспалительные или опухолевые процессы, а особенности этих изменений зависят от расположения, величины, длительности существования патологических процессов в половых органах у женщин.
Однако, как видно из приведенных данных литературы, имеются определенные противоречия, касающиеся частоты анатомо-функциональных изменений верхних мочевых путей при различных гинекологических заболеваниях, их причин, зависимости от локализации патологического процесса в половых органах и др. В связи с этим мы совместно с В. А. Геворковым предприняли исследования с целью изучения этих вопросов.
Нами рассмотрены данные экскреторной урографии (172) и радиоизотопной ренографии (69) у 172 гинекологических больных (104 — с хроническими воспалительными заболеваниями и 68 — с доброкачественными опухолями и кистами внутренних гениталий) для выявления анатомо-функциональных изменений верхних мочевых путей. Основной интерес для нас представляла сторона урогинекологического конфликта, которая ранее другими авторами не определялась.
Анатомо-функциональные изменения почек и верхних мочевых путей при воспалительных гинекологических заболеваниях
Из 104 больных с хроническими воспалительными заболеваниями внутренних половых органов анатомофункциональные изменения верхних мочевых путей выявлены у 46 (44%) больных. По возрасту они распределились следующим образом: до 20 лет — 2 больные, от 21 года до 30 лет — 12, от 31 года до 40 лет — 24, от 41 года до 50 лет — 7, от 51 года до 60 лет — одна больная. Таким образом, большая часть анатомо-функциональных изменений приходится на возраст от 31 года до 40 лет, а затем от 21 года до 30 лет, т. е. время беременностей и родов, абортов, гинекологических заболеваний и операций.
Заслуживает внимания сопоставление стороны ретенционных изменений верхних мочевых путей со стороной гинекологического заболевания, которое демонстрирует роль местного фактора в нарушении уродинамики (табл. 1). Из 46 больных такое совпадение имело место У 33 (72%).
Важным методом определения функционального состояния верхних мочевых путей является изотопная реноцистография, которую мы применяли не только с целью определения почечной функции и уродинамики верхних мочевых путей, но и для выявления пузырно-мочеточникового рефлюкса (ПМР). Последний в определенных случаях указывает на функциональную недостаточность нижней трети мочеточника.
Изотопная реноцистография с функциональной нагрузкой по разработанной нами методике (предварительный, за 2 ч до исследования, прием больной 500 мл жидкости и натуживание в момент исследования) проведена у 69 больных с воспалительными процессами во внутренних половых органах, из которых у 35 (51%) отмечен пузырно-мочеточниковый рефлюкс.
Из 34 больных аднекситом (справа, слева и с обеих сторон) у 17 (50%) имел место ПМР, причем у 13 (76% ) больных сторона заболевания гениталий совпадала со стороной ПМР. При метроэндометрите, периметрите из 12 обследованных больных у 5 (42%) наблюдался ПМР. Совпадение стороны заболевания со стороной ПМР отме-чалось у 4 из 5 (80%) этих больных. Двусторонний аднексит с метроэндометритом был у 9 из 15 (60%) больных с ПМР. У 6 из 9 (67%) больных отмечено совпадение стороны заболевания со стороной ПМР. При послеоперационном спаечном процессе в малом тазе у 4 из 8 (50%) больных выявлен ПМР, у 2 из них — совпадение стороны заболевания и ПМР.
Таким образом, и изотопная реноцистография, выявляющая нарушение уродинамики по динамическому типу (пузырно-мочеточниковый рефлюкс), показала, что у большинства больных сторона нарушения уродинамики совпадает со стороной гинекологического заболевания.
Интересно отметить, что гинекологических больных с лоханочно-почечным рефлюксом (ЛПР) было значительно меньше, чем с ПМР. Из 104 обследованных гинекологических больных с воспалительными заболеваниями лишь у 6 (6%) наблюдался ЛПР, причем совпадение стороны заболевания имело место у 5 (83%) больных. Представляет интерес факт совпадения стороны ЛПР со стороной ПМР в 5 из 6 случаев при заболевании аднекситом. Сочетание ПМР (по данным реноцистографии с функциональной нагрузкой) с ЛПР (по данным экскреторной урографии с функциональной нагрузкой) является важным фактором в цепи развития анатомо-функциональных изменений верхних мочевых путей и почек. Приведенные цифры еще раз свидетельствуют о роли местного фактора в начальных стадиях нарушения уродинамики при гинекологических заболеваниях.
Приведем пример нарушений уродинамики с обеих сторон при двустороннем хроническом аднексите.


Таким образом, радиоизотопная реноцистография совместно с экскреторной урографией позволяет выявлять предшествующие заболеванию почек начальные функциональные изменения верхних мочевых путей, такие, как ПМР и ЛПР. При этом можно определить сторону урогинекологического конфликта.
Длительно существующий воспалительный процесс в малом тазе, а также оперативные вмешательства на внутренних половых органах, осложнившиеся спаеч-ным процессом, в большинстве случаев приводят к анатомо-функциональиым изменениям верхних мочевых путей, а в дальнейшем в случае присоединения инфекции могут вызвать заболевание почек и верхних мочевых путей на стороне урогинекологического конфликта.

Послеоперационные спаечные процессы приводят иногда к ахалазии тазового отдела мочеточника на стороне поражения. Этот своеобразный паралич тазового отдела мочеточника с потерей его сократительной способности возникает из-за общности иннервации между мочевой и половой системами у женщин, имеющей важное значение в уродинамике мочеточника, что показано нами в морфологических исследованиях нервов в стенке мочеточника при гинекологических заболеваниях.
Наиболее частыми видами доброкачественных новообразований половых органов являются фиброма и миома матки. До 50% оперативных вмешательств в гинекологических стационарах проводят по поводу доброкачественных опухолей матки. Частота ретенционных изменений верхних мочевых путей при доброкачественных опухолях внутренних половых органов у женщин составляет 40 — 70%.
Нами совместно с В. А. Геворковым произведена экскреторная урография у 68 женщин с доброкачественными опухолями и кистами внутренних гениталий. В возрасте от 21 года до 30 лет было 6 больных, от 31 года до 40 лет — 15, от 41 года до 50 лет — 35, от 51 года до 60 лет — 12 больных. Здесь преимущественная возрастная группа (41—50 лет) старше соответствующей группы больных с воспалительными заболеваниями гениталий.
У 47 из 68 (69%) больных при экскреторной урографии отмечались анатомо-функциональные изменения верхних мочевых путей, причем у 38 из 47 (81%) имело место совпадение стороны этих изменений со стороной гинекологического заболевания.
Из 13 больных миомами матки размером до 12 нед беременности у 10 (77%), а при миомах матки размером свыше 12 нед — у 13 из 15 (87%) имело место совпадение стороны преимущественного поражения верхних мочевых путей с локализацией опухолевых узлов в матке. Эти данные подтверждают значение величины и локализации доброкачественных опухолей и кист внутренних женских половых органов в развитии ретенционных изменений верхних мочевых путей.
Следовательно, при доброкачественных опухолях, кистах и кистомах внутренних женских половых органов еще раз подтверждается взаимосвязь стороны анатомо-функциональных изменений мочевой системы со стороной поражения половых органов. Важно также увеличение процента анатомо-функциональных изменений в этой группе больных по сравнению с группойс воспалительными процессами в половых органах. Это объясняется объемом опухоли, значительным сдавлением тазового отдела мочеточника.

Таким образом, хронический воспалительный и доброкачественный опухолевый процессы в женских гениталиях с большой частотой вызывают анатомо-функциональные изменения верхних мочевых путей, преимущественно на стороне поражения половых органов (сторона урогинекологического конфликта). Такое местное воздействие обусловлено топографическими особенностями процесса: локализацией, направлением роста, размером, консистенцией опухоли. Ретенционные изменения верхних мочевых путей чаще встречаются и более выражены при доброкачественных опухолях, т. е. объемных процессах, что также говорит о преимущественной роли механического фактора. Нарушение уродинамики и присоединение инфекции приводят к развитию пиелонефрита и других заболеваний.
Гинекологических больных с анатомо-функциональными изменениями верхних мочевых путей, как и женщин, перенесших почечные осложнения в гестационном периоде, необходимо относить к группе повышенного риска в отношении развития таких частых урологических заболеваний, как хронический пиелонефрит, нефротуберкулез, нефролитиаз. Урологи в амбулаторных условиях должны брать эту группу больных на диспансерный учет и проводить профилактическое обследование и лечение совместно с гинекологом.